Ginecología y obstetricia en IMQ Zurriola
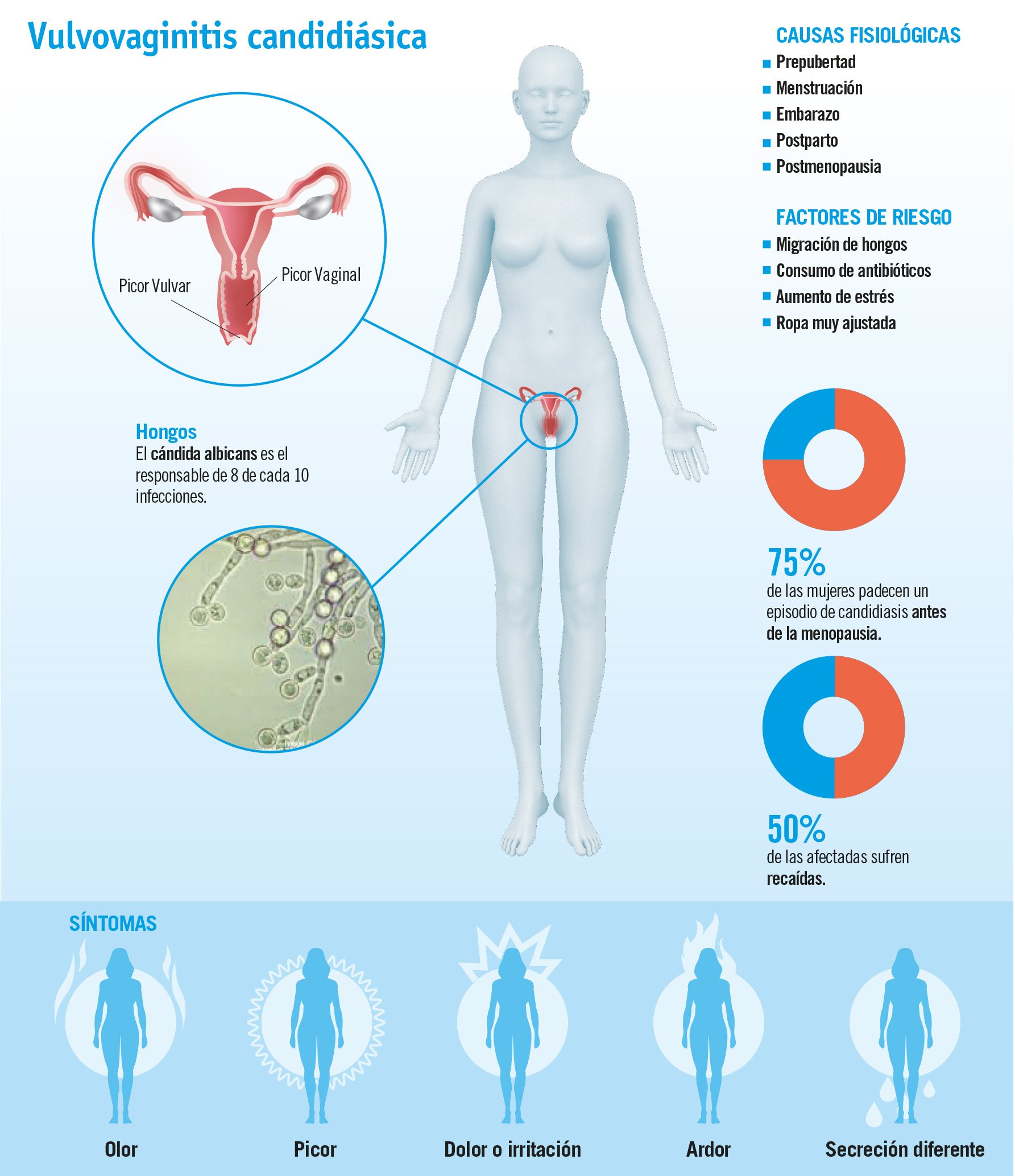
La candidiasis vaginal o vulvovaginitis candidiásica es una infección causada por distintos tipos de un hongo llamado cándida. El tipo más frecuente de la cándida es la cándida Albicans, que coexiste dentro de la flora vaginal e intestinal con otros microorganismos. La infección se produce cuando éste sobrecrece sobre el resto de microorganismos coexistentes.
Factores predisponentes
Las condiciones fisiológicas de la vagina y la vulva se alteran y originan la disminución de la inmunidad local y el cambio en el pH vaginal, lo que a su vez facilita la aparición de infecciones.
El 75% de las mujeres sufren un episodio de candidiasis antes de la menopausia y hasta un 50% tiene recaídas. Una minoría de estas últimas padecen más de cuatro infecciones al año, recibiendo entonces el nombre de candidiasis recurrente.
¿Cuáles son los principales síntomas de la candidiasis?
Los síntomas de esta infección son locales, de hecho, ya en la exploración, los facultativos pueden ver irritación intensa en la zona, flujo anormal, e incluso lesiones por rascado.
- Prurito (picor) y ardor genital.
- Enrojecimiento vulvar y vaginal.
- Molestias al orinar (por la irritación vulvar).
- Dolor o molestias durante el coito.
- Vaginismo secundario.
- Flujo vaginal de aspecto blanquecino grumoso (similar al yogur).
- Sensación de sequedad secundaria.
- Grietas en genitales externos.
- Disconfort posterior.
- Causas de la candidiasis vaginal
Las principales causas de la candidiasis vaginal son:
- Cambios en el pH vaginal (que se haga menos ácido).
- Cambios hormonales (embarazo, uso de anticonceptivos hormonales, menopausia).
- Cambios en la flora bacteriana (uso reciente de antibióticos, estrés…).
- Disminución del sistema inmune (personas con infecciones sistémicas importantes tipo gastroenteritis, COVID-19, hepatitis, pacientes oncológicas o diabéticas).
- El estrés y los malos hábitos higiénicos (comer inadecuadamente excediendo los azúcares) influyen en la inmunidad local y sistémica.
- Irritantes vulvares (jabones inadecuados, abuso de salvaslip, exceso de humedad, exceso de limpieza…).
¿Por qué cambia el pH vaginal? Las etapas y situaciones fisiológicas en las que aumenta el pH vaginal y, por tanto, ayudan a que la cándida prolifere, son la pre pubertad, la menstruación, el embarazo, junto con la postmenopausia.
El consumo de antibióticos disminuye la concentración de lactobacillus, la bacteria que elabora el ácido láctico y que forma parte de la flora que acondiciona el pH ideal para evitar que los hongos se adhieran a la vagina.
Una infección cada vez más frecuente
La frecuencia de la infección vaginal por cándida ha ido incrementando en los últimos años debido a algunos cambios en los hábitos de vida.
- Aumento de los niveles de estrés.
- Uso cada vez más frecuente de antibióticos.
- Uso de productos de higiene no adecuados.
- Ropa más ajustada.
- Exceso de humedad.
- Ingesta abusiva de azúcares.
Medidas para prevenir esta molesta infección
- Mantén la zona genital siempre seca: la humedad facilita la proliferación de hongos, por ello no debes permanecer mucho tiempo con prendas húmedas en contacto con la vulva. Tras bañarte o nadar, sustituye el bañador por una prenda seca y cámbiate después de hacer ejercicio, puesto que el sudor también puede favorecer la infección.
- Evita productos de higiene irritantes: no todos los jabones y geles perfumados son aconsejables para la flora vaginal, ya que pueden provocar un desequilibrio en las bacterias responsables de limitar la presencia de cándida. En general, es mejor evitar todos los productos íntimos perfumados, así como los desodorantes vaginales, y utilizar sólo agua y jabón para lavar la zona genital. En caso de usar un gel de higiene íntima los más aconsejables son los de pH neutro o ácido ya que el hongo cándida se reproduce con mayor facilidad cuando el pH de la vagina se vuelve básico.
- Las duchas vaginales también son muy desaconsejables, ya que afectan al equilibrio del pH natural. Tras ir al baño, no uses toallitas húmedas y asegúrate siempre de limpiarte desde delante hacia atrás, ya que uno de los mayores reservorios de cándida del organismo es la zona ano-rectal.
- Utiliza ropa interior de algodón: los tejidos sintéticos no dejan traspirar bien y hacen que la humedad se acumule, por ello, si queremos mantener la zona de la vulva seca, lo mejor es utilizar solo ropa interior de algodón, un tejido transpirable y natural. Otra de las situaciones que favorecen la aparición de candidiasis es el uso de pantalones muy ajustados, así que mejor optar por prendas que no opriman la zona genital.
-
Evita el uso de salva-slip si no tienes la menstruación: es muy común el uso de salva-slip de manera rutinaria incluso fuera de la menstruación para evitar estropear la ropa interior con flujo vaginal. La mayoría están fabricados a base de celulosa que no deja transpirar la zona genital y favorecen la aparición de candidiasis a nivel vulvar. Es preferible cambiarse a menudo de ropa interior pero en caso de no poder prescindir del uso del salva slip, mejor que sean de algodón.
- Nunca tomes antibióticos sin control médico: los antibióticos cambian el equilibrio microbiano vaginal y disminuyen la concentración de lactobacilos, la bacteria que limita la cantidad de hongos en la vagina. Por eso es muy habitual que aparezca la candidiasis si llevamos a cabo un tratamiento con antibióticos. En caso de tener que tomar antibióticos una buena medida de prevención es la de tomar probióticos específicos para la flora genital junto con el tratamiento antibiótico.
-
Si tienes la menstruación, cámbiate a menudo: durante los días de regla, el riesgo de desarrollar esta infección es más alto, así que sustituye de forma frecuente tu compresa o tampón y evita aquellos que estén perfumados. No es aconsejable lavar de forma excesiva la vulva, con la ducha diaria ya es suficiente, puesto que si nos lavamos en exceso lo único que conseguiremos es desequilibrar la flora vaginal.
-
Mantén los niveles de azúcar bajo control: la cándida albicans, el tipo de hongo que habitualmente provoca la candidiasis, prolifera más si los niveles de azúcar en sangre son altos. Las mujeres con diabetes tienen más propensión a desarrollar esta infección, por eso es importante mantener estable la concentración de azúcar. Aunque no seas diabética, una dieta alta en productos y bebidas azucaradas también puede hacer que tengas esta infección más frecuentemente.
Qué hacer si aparece la candidiasis
Los síntomas de esta infección son fácilmente reconocibles, normalmente provoca ardor o picor en la zona vaginal, un flujo más espeso y blanco y, a veces, también dolor durante las relaciones sexuales o al orinar por la irritación de las mucosas. Los síntomas pueden variar entre leves o severos, y es aconsejable consultar al médico, sobre todo si es la primera vez que aparece, si estás embarazada o si es una infección recurrente.
La candidiasis se detecta de forma sencilla a través de la exploración ginecológica y la observación de una muestra de flujo en el microscopio. Normalmente los tratamientos consisten en fármacos antifúngicos tópicos, en forma de crema o de óvulos vaginales, aunque también se puede complementar con fármacos orales. Habitualmente el tratamiento es eficaz en unos pocos días con la desaparición rápida de los síntomas pero no es infrecuente que si no se cura bien la infección, los síntomas reaparezcan a las pocas semanas. Por eso debes consultar siempre a tu médico para prescribir el tratamiento más adecuado para cada situación y evitar estas molestas recurrencias.
Tratamiento de la candidiasis
El tratamiento será habitualmente tópico (por su menor tasa de efectos adversos) mediante antifúngicos en forma de óvulos vaginales y cremas externas, con una eficacia similar a la vía oral. En candidiasis más severas se complementa con antifúngicos orales. La variedad de principios activos y de formas de tratamientos es amplia, adaptándose a la gran necesidad de demanda por su alta frecuencia.
En casos de micosis crónica recurrente, muy frecuente y en muchos casos infradiagnosticada por sus síntomas autolimitados, moderadamente tolerados y que reaparecen sobre todo antes de la regla, requiere de pautas de tratamiento largas, incluso de 6 a 12 meses.
Cabe señalar que es importante tratar a la pareja, aunque no tenga síntomas ya que podría ser portador/a asintomático/a.
Como tratamiento coadyuvante del farmacológico, y a su vez para potenciar la prevención de las micosis, manejamos otros productos como probióticos tanto vaginales como orales, prebióticos, productos vaginales con macropartículas de plata o incluso de cloruro de decualinio.
Este tipo de tratamientos no farmacológicos nos ayudan a mejorar la microbiota vaginal y la inmunidad local, evitando sobrecrecimientos de gérmenes que pertenecen a la flora vaginal y que ocasionan la infección y los síntomas.